Sintecho: hoy te mueres tú.
Ayer podíamos leer el siguiente tweet:
El paciente está séptico pero como vive en la calle no llamo a la UCI. El apartheid sanitario no es una elucubración de locos activistas, es una conducta interiorizada por los médicos y una realidad dolorosa. pic.twitter.com/gCaUo97YWI
— Alberto Cabañas (@cobmed) 20 de noviembre de 2018
Un paciente con un cuadro clínico que podría ser subsidiario de llamar a la UCI para que valorara su ingreso en dicha unidad para ser tratado pero en el que concurre una circunstancia que hace que el médico se eche para atrás: «situación de calle con dudoso cumplimiento terapéutico».
Esta historia me recordó muchísimo al inicio de un artículo de Ángel Puyol titulado «¿A quién deberíamos dejar morir?» que comienza así:
Hace varios meses, un hombre de 52 años ingresó de urgencia, tras varios infartos, en un hospital público, donde le diagnosticaron una grave cardiopatía crónica. Los médicos consideraron que a medio plazo sería imprescindible realizarle un trasplante de corazón para alargarle la vida. El caso no tendría mayor relevancia pública si no fuese porque, en esa ocasión, el hospital se negó a incluirle en la lista oficial de trasplantes por un motivo
que aparentemente se escapaba a las disquisiciones estrictamente médicas. La razón del rechazo fue que el paciente vivía rodeado de unas condiciones sociales y laborales precarias. Sin domicilio y sin trabajo fijos, el enfermo no
podía garantizar una adecuada recuperación tras el necesario trasplante. A la hora de priorizar a quién deberían ir destinados los nuevos órganos, el hospital
no arguyó si la afección que padecía ese hombre era más o menos antigua o más o menos grave que la de cualquier otro, ni si su organismo era o no compatible con los órganos venideros. La baja posición social y laboral
centralizó el principal argumento para excluirle de la lista de prioridades. La condición de pobre y no la dolencia física que padecía fue lo que, en la práctica,
le cerró las puertas de los servicios públicos.
Lo que plantea la situación del tweet inicial y el párrafo del artículo de Puyol son dos situaciones clínicas que ante factores sociales responden con una restricción a la asistencia sanitaria; en otras palabras, lo que están planteándonos es la siguiente pregunta: ¿cómo repartimos los recursos que tenemos?.
En el año 2009 la revista Lancet publicó un artículo titulado «Principios para el reparto de intervenciones médicas escasas«; el artículo, muy bueno, además de hacer un repaso a los diferentes métodos de reparto de recursos existentes en el ámbito sanitario, también nos dejaba la siguiente tabla que comparto aquí traducida:
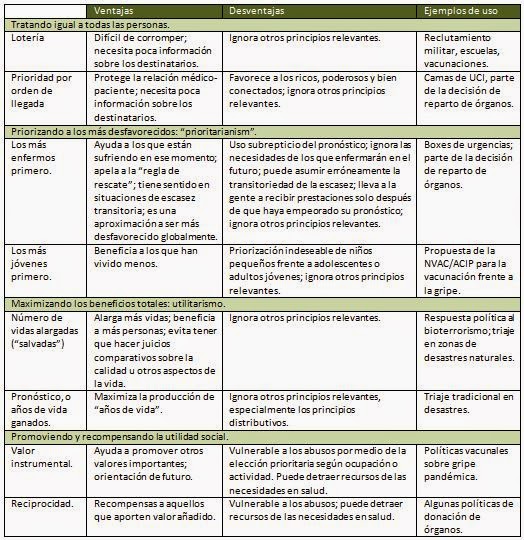
Es importante ver que la manera en la que repartimos bienes (entendiendo por «bienes» los recursos, intervenciones, prestaciones, etc) escasos tiene un trasfondo moral fundamental que no puede ser ocultado bajo la predominancia de la omnipotente (y omnipresente) eficiencia (que, por otro lado, también tiene un trasfondo moral en sí).
Esto entronca con el tweet y el caso expuesto por Ángel Puyol. Cuando excluimos a pacientes por su mala situación en los determinantes sociales que determinan su salud (y lo hacemos en muchas ocasiones sin tener las competencias necesarias para valorar esos determinantes sociales, por cierto), estamos convirtiendo nuestro sistema sanitario en un fomentador de desigualdades sociales, y no en un sistema de protección social con capacidad redistributiva.
La enunciación del principio bioético de justicia que se suele hacer en muchas facultades de medicina trata a éste como un principio basado en la eficiencia en la asignación de los recursos para que no los malgastemos donde no es necesario; el problema de asimilar la justicia a la eficiencia asignativa es que automáticamente convertimos un valor ético entroncado con la equidad y la filosofía moral en un valor más vinculado a la economía clásica.
Pensar que un paciente no debe ser valorado por la UCI porque «no lo va a aprovechar» es profundamente utilitarista (además de, probablemente, equivocado incluso desde esa perspectiva, pero eso ya es otro asunto) y, salvo en contadas ocasiones, no debería ser el utilitarismo puro el que guiara nuestras decisiones en salud, especialmente cuando los determinantes sociales se estén cebando con los que reciben nuestras decisiones.
¿Hacia dónde caminamos?
Pues bien, está claro que no hay respuestas unívocas, pero sí parece bastante claro que la equidad no puede ser el convidado de piedra de las decisiones cotidianas que se toman dentro de las paredes de las instituciones sanitarias. Si bien los criterios utilitaristas (que buscan maximizar la agregación de los beneficios obtenidos sin preocuparse demasiado por la distribución de dichos beneficios) están presentes en muchísimos aspectos de nuestra práctica diaria, no podemos obviar que dichos criterios fallan estrepitosamente a la hora de lograr un sistema sanitario que tenga cierta capacidad de redistribución y de estrechar la brecha de las desigualdades.
Confiarlo todo a quién puede hacer mejor uso de X prestación o sobre qué colectivo es más eficiente actuar suele llevar a dedicar las prestaciones a las personas que más capacidad tienen para rentabilizarlas, y esas personas suelen ser las que ya de por sí se encuentran en la parte favorecida de las desigualdades en salud.
Esto no quiere decir que haya que dejar la eficiencia a un lado y no tener en cuenta la capacidad que tenga el paciente de transformar las prestaciones en beneficios para su salud, sino que es necesario incorporar la mirada de los determinantes sociales de salud de modo que ante problemas sociales que son impedimentos para el correcto desarrollo clínico se den respuestas sociales a la vez que no se cierran las puertas de lo clínico, de lo contrario, como he dicho antes, utilizaremos nuestra posición como agrandador de las desigualdades.
Prescripciones finales.
Más allá de todo lo expuesto anteriormente subyace una prescripción que sería fundamental: hemos de dejar de atribuir responsabilidades individuales para cosas sobre las cuales no existe más que una influencia nimia. Excluir a una persona por una situación de calle básicamente está diciendo que «dado que esa persona ha tomado una serie de decisiones en la vida que le han llevado a esa situación, ahora nosotros no podemos cargar con el resultado de dichas decisiones».
Como decíamos en el libro de «Salubrismo o Barbarie»:
Entre el determinismo social (en el cual la libertad individual quedaría abolida en virtud de una estructura social que determinaría sus elecciones) y el individualismo del liberalismo no igualitario, que defiende que es el individuo
el único responsable de su situación social y de salud y por ello no cabe ningún ajuste por parte de la sociedad en su conjunto a este respecto, podemos encontrar algún abordaje interesante que nos ayude a plantear nuevos argumentos; ese es el caso del abordaje de las capacidades (especialmente
de la aproximación en salud que hace Sridhar Venkatapuramen su libro Health Justice) y de la convergencia entre agencia y estructura planteada por William Cockerham.
La visión de Venkatapuram queda bien explicada en el siguiente párrafo (tomado del libro Health Justice):
“Desde la perspectiva de las capacidades, los individuos se convierten en moralmente responsables de sus elecciones según sean sus capacidades, no de forma independiente a estas. Las elecciones que uno hace dependen de las
opciones que uno tiene. Y, la conexión entre las elecciones personales y los resultados obtenidos sólo se pueden establecer después de tener en consideración el papel causal de los condicionantes biológicos, las condiciones
físicas y las sociales. Sin eso, podríamos estar haciendo plenamente responsable a la gente de decisiones de las cuales son, solamente, responsables de forma parcial.”
Y para ver qué deberían hacer las instituciones para no ser altavoces de la desigualdad, no podemos más que referirnos al artículo publicado en eldiario.es junto con Usama Bilal a raiz de otro caso parecido pero a nivel más macro:
La obesidad, el tabaquismo, y otros hábitos o condiciones etiquetadas como “no saludables” disminuyen la efectividad de muchas intervenciones quirúrgicas (prótesis de rodilla, trasplantes de pulmón…). Solucionar este hecho por la vía de la limitación de la cobertura sanitaria supone no solo un error desde el punto de vista de la efectividad social de las medidas, sino sobre todo un incremento de las desigualdades con los poderes públicos como generadores de dicha desigualdad.
Es preciso diseñar políticas de gestión de las prestaciones sanitarias que miren más allá del resultado final (obesidad, tabaquismo, consumo de alcohol,…) y pongan el énfasis en toda la estructura que genera estos gradientes sociales. El lema de la “salud en todas las políticas ” ha de traspasar la frontera de lo clínico, hacia los determinantes sociales y sobre todo ha de entender quién genera y quién se beneficia de estas desigualdades sociales. Hemos de abordar la estructura del sistema que distribuye la enfermedad y buscar la araña que teje la red de los determinantes de la salud.
